特定保健指導の実施率を上げるにはどうしたらいい?ペナルティについても徹底解説

2008年から実施されている『特定保健指導』は、メタボリックシンドロームに着目した特定健診の結果、生活習慣病のリスクがある人に向けて行われる保健指導です。膨らみ続ける医療費の適正化を図るため、生活習慣病を予防することを目的に実施されています。
しかし、保健指導の対象となっても、なかには指導を受けない人もいます。特定健診や特定保健指導の実施率が基準に満たない健康保険組合にはペナルティが課せられるため、実施率を上げようと努力している健康保険組合も多いことでしょう。
そこで本記事では、特定保健指導第4期の変更点を解説し、課されるペナルティの内容や、「特定保健指導の実施率を上げるための工夫」についても紹介します。
【参考になる資料のダウンロードはこちらから(無料)】
お役立ち資料:特定保健指導の参加率・継続率向上のコツ
サービス資料:特定保健指導サービスのご紹介
目次
1. 特定保健指導とは
そもそも特定保健指導とは、メタボリックシンドロームに着目した特定健診の結果、「生活習慣病」の発症リスクがあると判定された人に行われる保健指導です。特定健診は健康保険組合などの医療保険者によって行われます。40歳〜74歳の被保険者・被扶養者を対象に、特定健診・特定保健指導の実施を行うよう法律で義務化されているのです。
保健指導の対象者は、BMIと腹囲から判定される内臓脂肪蓄積量に加え、血糖、脂質、血圧、喫煙歴から選定されます。該当するリスクの数によって、「動機付け支援」と「積極的支援」の二つの種類があり、生活習慣を改善して生活習慣病の発症を予防することを目的として、管理栄養士や保健師が指導を行います。
1-1. 特定健診・特定保健指導とは?
40歳〜74歳のすべての被保険者・被扶養者を対象に実施されるのが特定健診で、『メタボ健診』といわれるものです。健診項目に腹囲の計測が新たに加わるなど、メタボリックシンドローム(内臓脂肪症候群)の予防と改善が大きな目的になっています。受診者によっては、特定健診の結果に基づいて必要度に応じた保健指導が行われることになります。
特定健診の項目は以下の通りです。標準的な質問票(22問)とあわせて実施されます。
| 項目 | 備考 |
| 診察・身体計測 | 既往歴、自覚・他覚症状、身長、体重、BMI、腹囲 |
| 血圧 | – |
| 肝機能検査 | AST(GOT)、ALT(GPT)、γ-GT(γ-GTP) |
| 血中脂質検査 | 中性脂肪(空腹時または随時)、HDLコレステロール、LDLコレステロールまたはnon-HDLコレステロール |
| 血糖検査 | 空腹時血糖またはHbA1Cまたは随時血糖 |
| 尿検査 | 尿糖、尿蛋白 |
| ★貧血検査 | ヘマトクリット値、血色素量、赤血球数 |
| ★心電図 | 12誘導心電図 |
| ★眼底検査 | – |
| ★血清クレアチニン検査 | eGFRによる腎機能評価を含む |
★…「詳細な健診項目」で医師の判断に基づき実施
※参考:厚生労働省「特定健康診査・特定保健指導の円滑な実施に向けた手引き(第4版)」
1-2. 特定保健指導の目的
特定保健指導は、保健指導者(医師・保健師・管理栄養士)と一緒に、改善するための行動目標を設定、実践できるようにし、対象者が自分の健康に関するセルフケアができるようになることを目的としています。
セルフケアの確立のためには、体重や歩数の測定を行うことや、保健指導者からの励ましなどのフィードバックが有効です。そのような継続支援においては、以下がポイントとなっています。
- セルフモニタリングのツールを紹介し、継続支援の方法とスケジュールを確認する
- モニタリングツールは、手書きの記録用紙やスマートフォンのアプリなど、対象者の最も継続しやすい方法を選択できることが望ましい
- IoT(Internet of Things)を活用した保健指導を積極的に取り入れ、対象者の継続意欲につながる保健指導方法を工夫すること
2. 特定保健指導の階層化(選定の基準)
特定健診の結果から特定保健指導の対象者を選定し、積極的支援・動機付け支援にわけることを『階層化』といいます。では、具体的に対象者はどのように決まるのでしょうか。
基準をご紹介していきましょう。
まずは内臓脂肪の蓄積量について、BMIと腹囲から判定されます。
- ▶腹囲が男性85cm以上、女性90cm以上→「内臓脂肪型肥満A」
- ▶腹囲が男性85cm未満、女性90cm未満かつBMIが25以上→「内臓脂肪型肥満B」
このほかに、健診結果と質問票により追加リスク数が判明します。以下の3項目の中にリスクが一つでもある場合には、喫煙歴もリスクとして追加されます。
- 血糖 空腹時血糖100g/dl以上、またはHbA1c(NGSP値)5.6%以上
- 脂質 空腹時中性脂肪150g/dl以上(やむを得ない場合、随時中性脂肪175g/dl以上)、またはHDLコレステロール40mg/dl未満
- 血圧 最高血圧130mmHg以上、または最低血圧85mmHg以上
基準の数値を超えてしまった場合、特定保健指導の対象者となったことを説明し、特定保健指導を受け、改善を図るよう促していきます。
3. 特定保健指導、第4期の変更点

生活習慣病予防に対する特定保健指導の第一の目的は、生活習慣病に移行させないことです。
そのため、特定保健指導では対象者自身が健診結果を理解して体の変化に気付き、自らの生活習慣を振り返り、生活習慣を改善するための行動目標を設定・実践することが求められます。
対象者が自分の健康に関するセルフケア(自己管理)ができるように指導することは、今までも行われてきました。さらに特定保健指導第4期の内容は、より広範囲で具体的な指標が示され、セルフケア(自己管理)ができる力に注目した内容となっています。
その方向性を確認しておきましょう。
※参考:厚生労働省「第4期特定健診・特定保健指導の見直しについて」
変更点(1)成果を重視した評価体系
第4期では、特定保健指導の「成果」がより具体的に定義されています。
これまでの評価基準は「プロセス評価」で、健康状態の改善に向けて行われる支援の介入量で評価されていました。
しかし、第4期は「アウトカム評価」として、結果が求められるようになりました。主要達成目標として掲げられた、健診時から「2cmの腹囲減少」かつ「2kgの体重減少」の達成のように、具体的な数値が求められるようになったのです。
従来のプロセス評価も評価されるものの、より目標達成に向けて、個々の健康状態を評価し、具体的な指導を示す「健診項目のレベルに応じたフィードバック」も導入されました。これにより、個々の対象者が自分の健康状態をより具体的に理解し、どのような行動をとれば健康状態が改善するのかを把握しやすくなったことでしょう。
尚、従来のプロセス評価について、その評価は時間に比例するのではなく、介入1回ごとのポイントに変更となりました。
また、従来の支援A・支援Bの区別は廃止されています。
変更点(2)実態にあわせた質問項目の見直し
喫煙や飲酒のリスクをより正確に測るため、これまでは喫煙や飲酒の習慣について、全体的な傾向を尋ねる程度でしたが、新しい質問項目により質問の選択肢が変わり、詳細が分かるようになりました。
例えば、「過去喫煙していたが、現在は喫煙しない者」や「禁酒者」を明確に区別したり、「生活習慣病のリスクを高める量を飲酒している者」をより詳細に把握できるように、飲酒頻度と飲酒量の回答選択肢を細分化するなど、より具体的な質問事項が加えられました。
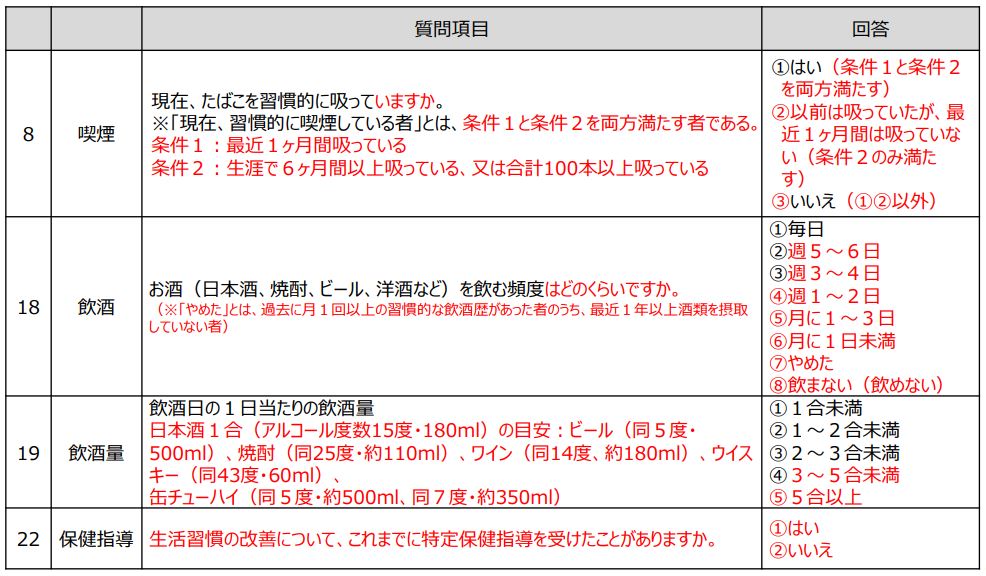
※引用:厚生労働省「第4期特定健診・特定保健指導の見直しについて」
これにより、個々の生活習慣を詳細に把握することができるようになり、対象者にあったアプローチ、より適切なアドバイスが行えるようになったのです。
変更点(3)面談の多様性など利便性が向上
●ICTの活用
さらに大きな変更点として、情報通信技術(ICT)の活用が推進されています。第4期では、対面・ICT面談のどちらも同等のポイントが取れるようになりました。
これにより、在宅で働いている人、遠隔地に住んでいる人でも、保健指導を受けることができるようになりました。
面談方法として、ICTを活用した面接のほか、グループセッション、電話、Eメールなど、指導形式も多様化しています。
●初回面談の条件緩和
また、特定保健指導の初回面接は、健康診断の実施日から1週間以内なら分割して実施できるようになり、利便性が高まりました。
健康診断後、早期に特定保健指導を実施することも評価の対象となったので、対象者へ早くアプローチすることが意識づけられたのです。
※参考:厚生労働省「ICTを活用した特定保健指導の実施の手引き」(PDF)
変更点(4)特定健康診査項目の見直し
中性脂肪の測定方法は、健診実施の利便性の観点から緩和となり、空腹時以外でも血中の中性脂肪を測ることが認められました。ただし、食事直後の測定は除きます。
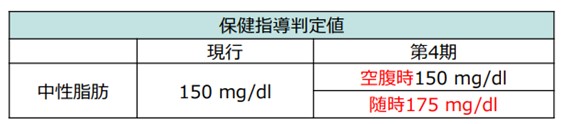
※引用:厚生労働省「第4期特定健診・特定保健指導の見直しについて」
変更点(5)服薬者の取り扱いの変更
特定健康診査実施後または特定保健指導開始後に血糖・血圧・脂質の服薬を始めた人で、医療機関を受診している人は、特定保健指導の対象から外すことが可能になりました。その場合は、保健指導の実施率の算出から外して計上することができます。
ただし、糖尿病、高血圧、脂質異常症以外の疾患で医療機関で治療中の場合や、糖尿病などであっても服薬を行っていない場合は、生活習慣病として特定保健指導により健康の保持に努める必要があります。
また、必要に応じて医療機関へ提出できる文書を提供することで、健診受診者が医療機関を受診する際にその文書を持参することが可能となり、健康状態を医療関係者に伝えることが容易になりました。
変更点(6)保健指導結果の見える化
特定保健指導については、特定保健指導を行った結果の「見える化」を推進していくことが求められるようになりました。
対象者の行動変容に係る情報などを収集して、アウトカムの達成状況などを把握し、その要因を分析することで、他の対象者へもその特性を理解し、質の高い保健指導還元していく仕組みが構築できると考えられるからです。
その分析の項目として、「行動変容指標の改善割合」「腹囲-2cm・体重-2kgの達成割合」「喫煙者の禁煙割合」「複数年継続した健診結果の変化」などがあげられています。
4. 特定保健指導の実施率によるペナルティとは?
先ほど『ペナルティ』について触れましたが、もう少し詳しく解説しましょう。
特定健診・特定保健指導の実施率向上を促す制度として、2013年度から後期高齢者支援金の加算(ペナルティ)と減算(インセンティブ)制度が導入されました。
不健康な生活習慣を続けると、中高年になって糖尿病や高血圧症、脂質異常症などを発症し、さらに動脈硬化が進行すると、心筋梗塞や脳梗塞、糖尿病の合併症などを招きます。厚生労働省の統計を見ても、心筋梗塞などを起こす75歳ぐらいを境に、入院医療費が急増しています。ですから、特定健診・特定保健指導に力を入れて「メタボリックシンドローム」を減少させることで、将来の医療費増加が抑えられることが期待できるのです。
そこで、特定健診や特定保健指導の実施率を上げ、メタボリックシンドロームを減少させた健康保険組合には、後期高齢者支援金の減算(インセンティブ)という特典が与えられます。
逆に、受診者が少なくメタボリックシンドロームの人が増えてしまった健康保険組合は、将来的に医療費が増える可能性が高いことから、加算(ペナルティ)として支援金が増やされるというわけです。
4-1. ペナルティについて
全保険者の特定保健指導の実施率は2023年度までに45%を目標とされています。しかし、特定保健指導の実施率が10%未満だとペナルティが課されます。
多くの健康保険組合にとって、高齢者向け医療の費用負担はすでに重いものであり、後期高齢者支援金が加算されることになれば保険財政は一層厳しいものになります。そういった財政的な面からも、加入者の特定健診・特定保健指導の実施率向上に向けた取り組みが必要になってくるわけです。
4-2. 後期高齢者支援金とは
加算されたり減算されたりする後期高齢者支援金ですが、具体的には健康保険制度の一つである後期高齢者医療制度に対する支援金を指しています。
※参考:厚生労働省「後期高齢者支援金の加算・減算制度」(PDF)
現在75歳以上の人は、都道府県単位の広域連合で運営される後期高齢者医療制度という健康保険制度に加入しています。
この後期高齢者医療制度を支える財源は、国費が5割、加入者本人の負担が1割、そして残り4割を現役世代が負担することになっており、これが後期高齢者支援金です。そしてその負担は、現役世代の人々が毎月支払う健康保険料の中に含まれています。
特定健診や特定保健指導の実施率が基準を満たしていない健康保険組合に、後期高齢者支援金が加算されるということは、わたしたちが納めている保険料から多く支払われることになり、負担が増えることになるわけです。
5. 特定保健指導の実施率を上げるにはどうしたらいい?

では、ペナルティを避けて、特定保健指導の実施率を上げるためにはどうしたらいいのでしょうか。従業員に特定保健指導を受けることのメリットを周知することはもちろんのこと、特定保健指導を受けやすい環境を整えることも重要です。
具体的に二つほど取りあげて解説してみましょう。
5-1. 「コラボヘルス」で受けやすい環境を作る
特定健診と特定保健指導の取り組みを推進するために欠かせないのが、企業と健康保険組合などの保険者が足並みを揃える「コラボヘルス」です。コラボヘルスとは、保険者と企業が明確な役割分担のもと積極的に連携し、従業員の健康づくりを効果的、効率的に進めることをいいます。
特定保健指導の実施は保険者に義務付けられているものです。しかし、特定保健指導のメリットを対象者に伝え、参加を促進するためには企業側の協力なしには思うように進まないことがあります。指導時間の確保や企業の担当者の理解などが、参加率に大きく関わってくるからです。
健康課題や施策の共有をし、特定保健指導の位置づけをしっかりと確認することで、足並みを揃えることができるはずです。就業時間内に指導を受けられるように配慮してもらうなど、指導を受けやすい環境を整えてもらうことも効果的だといえます。
5-2. アプリの導入を実施する
忙しい毎日の中で、特定保健指導を受けたり、健康管理に時間をとったりすることが難しいという理由で参加を決めかねている従業員もいることでしょう。しかし、今は便利なアプリが数多くあります。体調管理に役立つ体重や血圧などの数値を管理するアプリを併用することで、効果的にプログラムを進めていけるでしょう。
ダイアリーなどに記入していくのは少し手間ではありますが、アプリなら携帯電話からアクセスできるので使いやすいという人も多くいます。自動でグラフを作成してくれる機能がついているものなどもあり、時間がない人でも手軽に自分の健康管理に取り組むことができるでしょう。
このように、特定保健指導を進めるためには環境を整えていくことが重要です。健康経営に関するサービスを利用することによって、特定保健指導の推進が図りやすい環境を作っている企業も増えつつあるのです。
6. 特定保健指導サービスならパーソルワークスデザインへ
特定保健指導の実施率を上げるなら、わたしたちパーソルワークスデザインへお任せください。
パーソルワークスデザインでは、第4期特定保健指導「アウトカム評価」にこだわり、心理学的アプローチとして、「認知行動療法」を取り入れた指導を行います。
心理学を学んだ、管理栄養士・健康運動指導士・心理師体重の専門的な指導により、体重を減量させる取り組みと減量した体重を維持するスキルの獲得を促すプログラムです。
きめ細かいフォローによって継続率は95.6%(2022年度実績)と高く、多くの健康保険組合様から高い評価をいただいています。
ICTの導入はいつでもどこでも指導を受けやすく、デバイスの貸出しや使い方のフォローも行いますので、ICTに不慣れな方も安心して取り組むことができるでしょう。
対象者だけでなく、健康保険組合様の負担を大幅に軽減することができます。
サービスの詳しい資料については、下記からご確認いただけます。ご覧いただきまして、ご不明な点がありましたら、お気軽にお問い合わせくださいませ。

.jpg)


